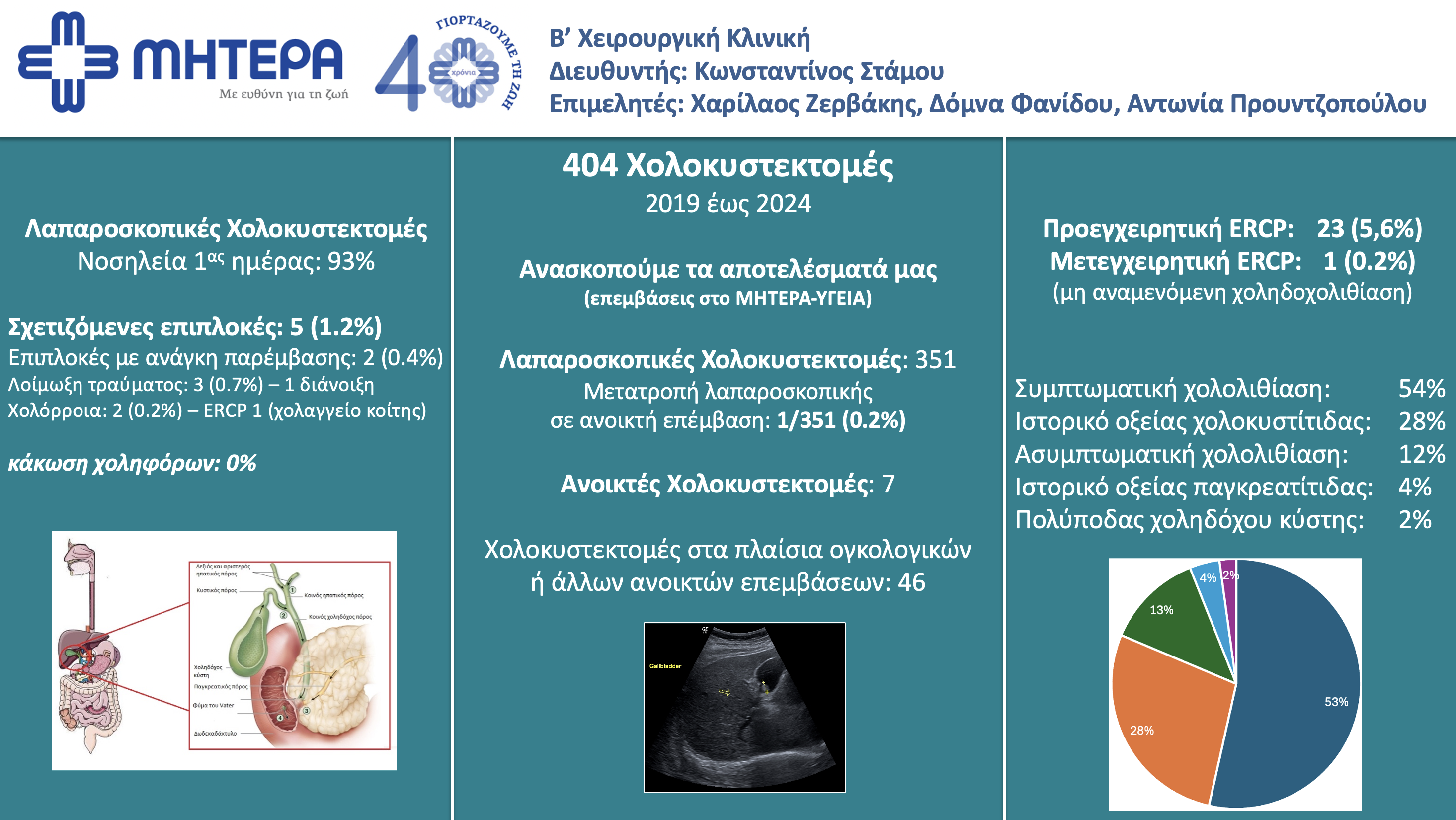
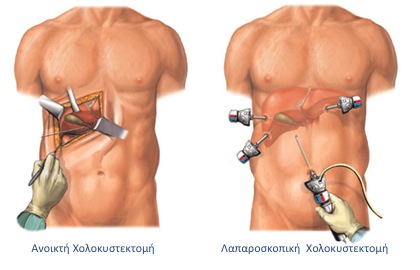
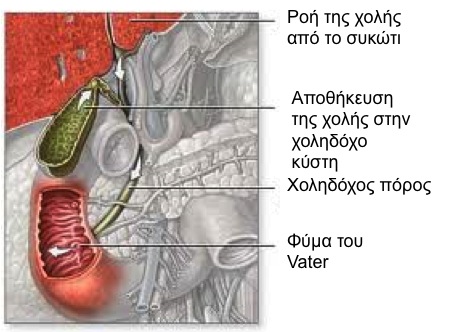
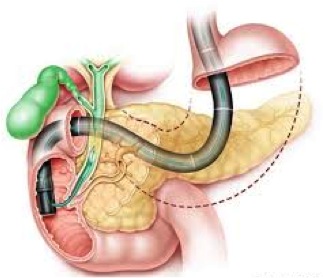
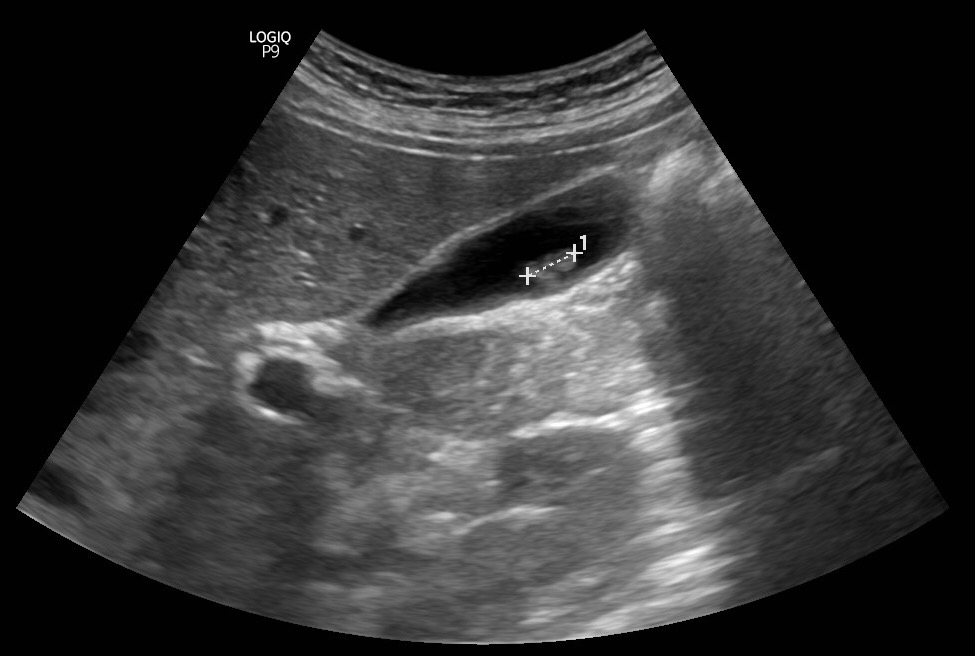
Χολοκυστεκτομή! Η πιο συνηθισμένη επέμβαση της γενικής χειρουργικής σε Ευρώπη και ΗΠΑ είναι και η πιο ασφαλής. Οι 99 στους 100 χειρουργημένους θα μείνουν μόνο ένα βράδυ στο νοσοκομείο, θα επιστρέψουν στην εργασία τους σε λίγες ημέρες και δεν θα χρειαστεί να ασχοληθούν ποτέ ξανά με το πρόβλημα της χολολιθίασης. Έχω πραγματοποιήσει από τα χρόνια της ειδικότητας περισσότερες από 800 λαπαροσκοπικές χολοκυστεκτομές με εξαιρετικά αποτελέσματα. Το 99% των χολοκυστεκτομών που ξεκινώ ολοκληρώνονται λαπαροσκοπικά χωρίς άλλη τομή. Στα τελευταία 10 χρόνια, επέλεξα εξ’ αρχής την ανοικτή χολοκυστεκτομή μόνο σε 7 ασθενείς ενώ μόνο ένας ασθενής μου χρειάστηκε να επιστρέψει στο χειρουργείο λίγες ημέρες μετά για τη διόρθωση μιας ομφαλοκήλης. Το συνολικό ποσοστό επιπλοκών δεν ξεπερνά το 0.4%. Δείτε τα πιο πρόσφατα αποτελέσματα μας: